Objectif
Argumenter la démarche médicale et expliquer les principes de l’assistance médicale à la procréation.
Préservation de la fertilité féminine et masculine, de l’enfant à l’adulte.
Définition de l’assistance médicale à la procréation (anciennement appelée procréation médicalement assistée)
Préalables requis avant la réalisation d’un acte d’AMP
Insémination artificielle intraconjugale
Définition
Préalables spécifiques
Indications des inséminations intra-utérines
- les causes cervicales, indications peu fréquentes, pouvant être révélées par un test post-coïtal de Hühner négatif (insuffisance ou altération de la glaire cervicale : glaire acide, conisation appuyée, par exemple) ;
- les altérations modérées du sperme, avec un test de migration-survie favorable ;
- les stérilités inexpliquées et les dysovulations, en général après échec de traitements simples d’induction/monitorage de l’ovulation ;
- les causes immunologiques (présence d’auto-anticorps antispermatozoïdes avec test de migration positif et survie favorable des spermatozoïdes) ;
- les rapports naturels non fécondants, avec troubles de l’éjaculation (par exemple, éjaculation rétrograde ou éjaculation provoquée en cas d’anéjaculation) ;
- les insémination artificielle avec donneur (IAD) ou sperme autoconservé. Parfois, ces préparations de sperme peuvent être inséminées en période préovulatoire en intracervical dans une glaire optimale (insémination intracervicale) ; elles peuvent être réalisées sans stimulation ovarienne sur cycle spontané monitoré.
Stimulation ovarienne et insémination
Préparation du sperme
Résultats
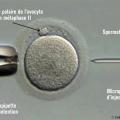
Fécondation in vitro sans micromanipulation
Définition
Préalables spécifiques
Indications
- les stérilités et altérations tubaires (insuffisance fonctionnelle des trompes) [salpingite, hydrosalpinx, grossesse extra-utérine, échecs de chirurgie tubaire, ligature tubaire] ;
- les insuffisances spermatiques (oligo-, asthéno-, térato-zoospermies) modérées, où le test de migration-survie donne des résultats satisfaisants permettant d’inséminer un nombre suffisant de spermatozoïdes au voisinage de l’ovocyte ;
- les stérilités inexpliquées en première intention ou après échec d’autres traitements (inductions simples de l’ovulation, inséminations intra-utérines) ;
- les endométrioses, en première intention en l’absence de grossesse et/ou après échec des traitements médicaux et/ou chirurgicaux ;
- les anovulations et dysovulations après échec des inductions simples ou des inséminations ;
- les insuffisances ovariennes prématurées à capital folliculaire réduit mais suffisant pour l’efficacité de la technique ;
- les échecs d’insémination avec sperme de donneur.
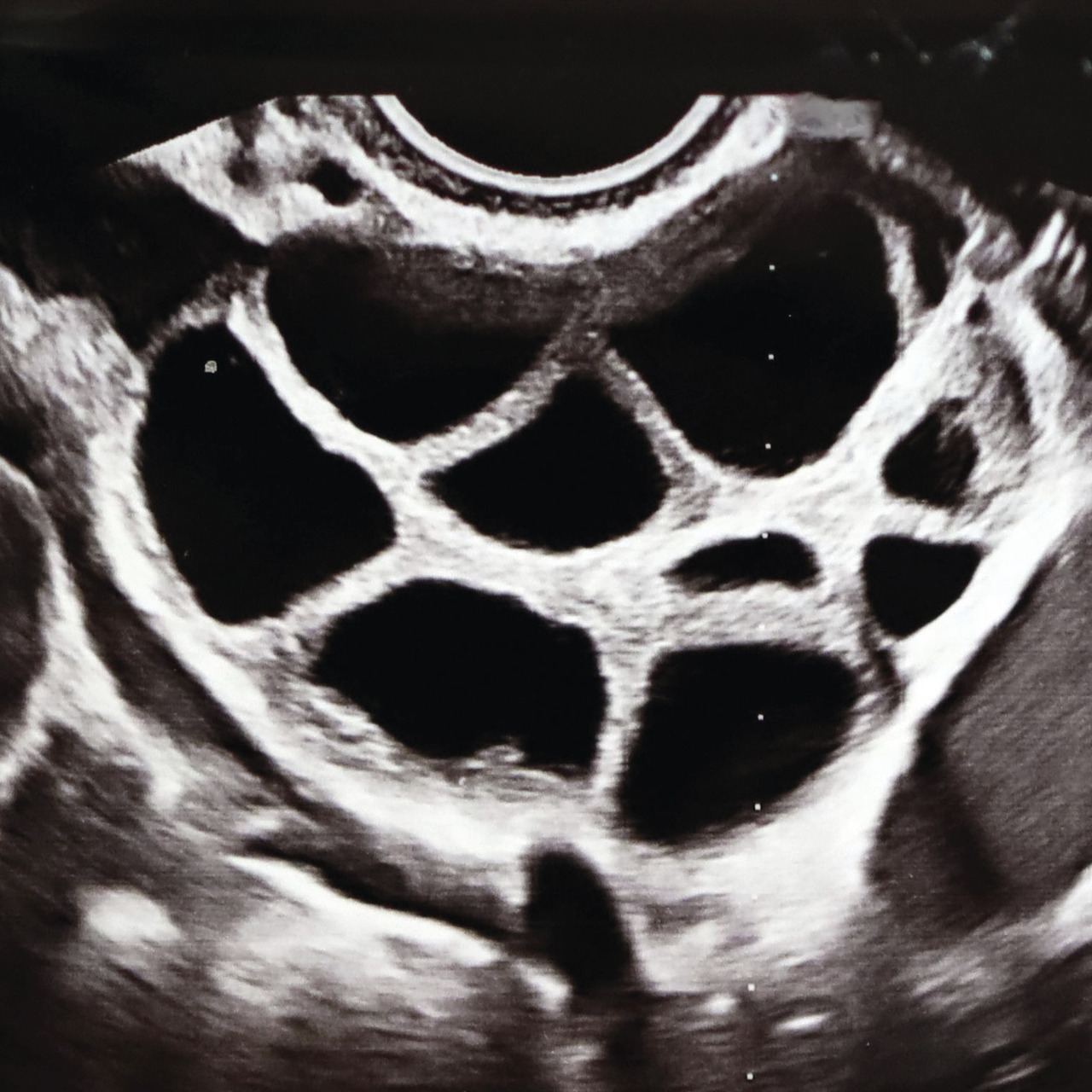
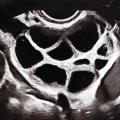
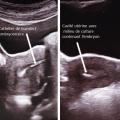
Stimulation ovarienne et ponction folliculaire
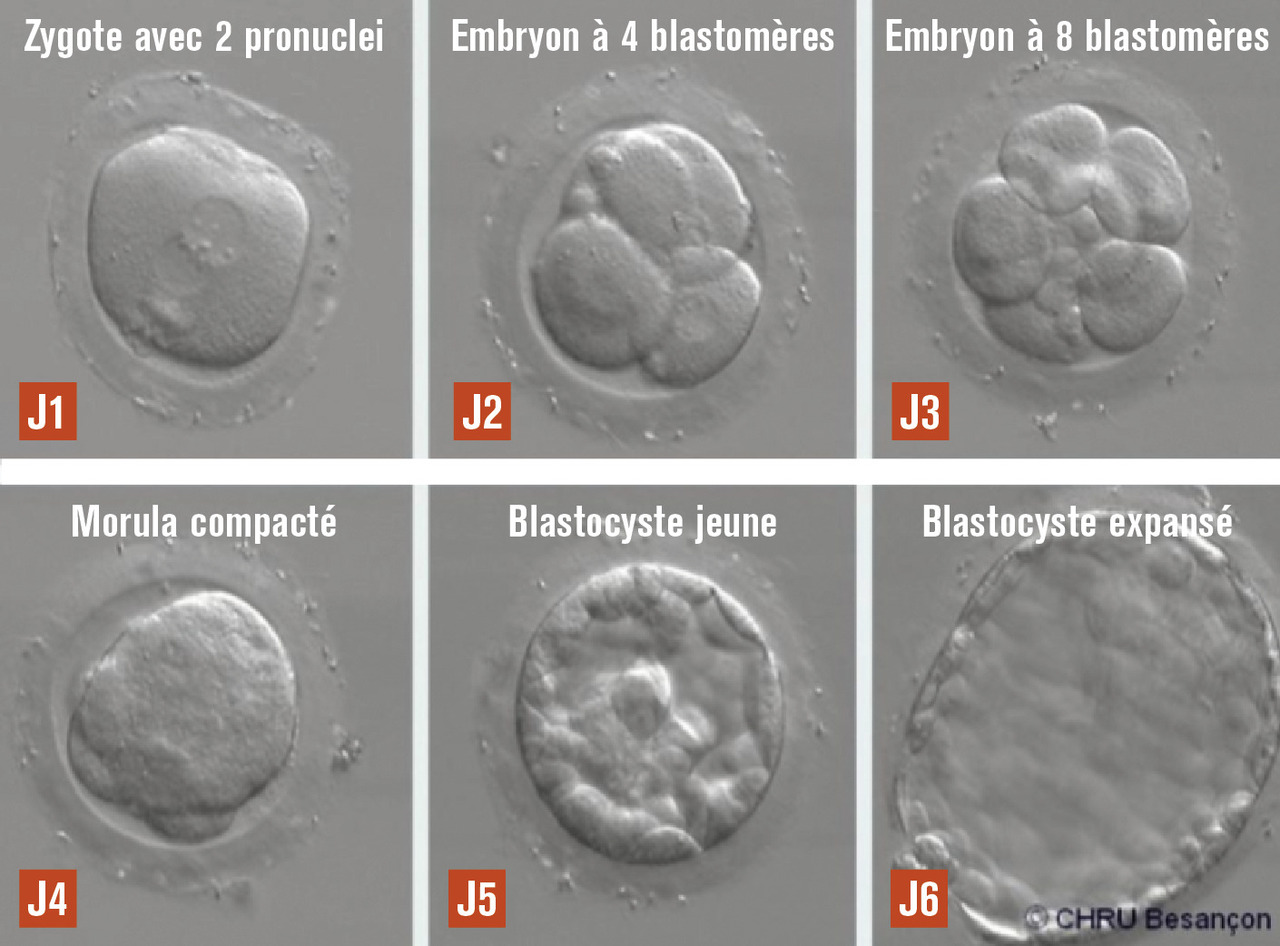
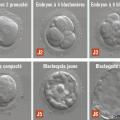
Étapes biologiques
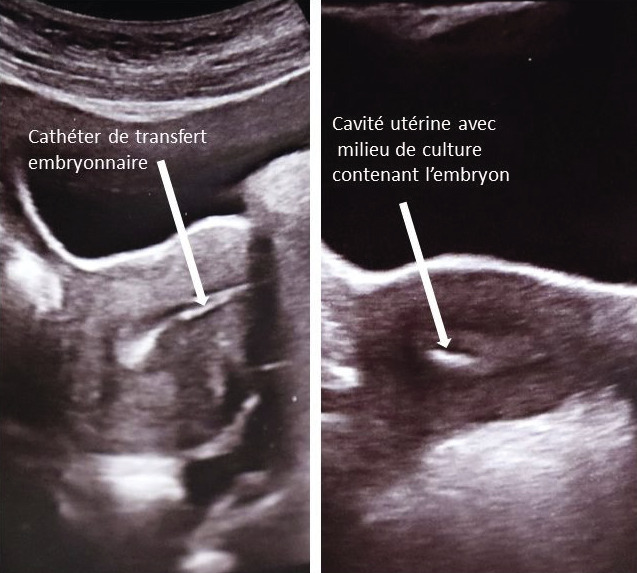
Transfert embryonnaire
Résultats
- la réserve ovarienne (qui décroît de la période fœtale à la ménopause) ; plus elle est altérée, plus elle a un impact sur la réponse à la stimulation et sur les chances de réussite ;
- l’âge de la patiente ; plus l’âge de la femme avance, plus les chances de réussite diminuent ;
- l’origine de l’infertilité (endométriose, infertilité tubaire).
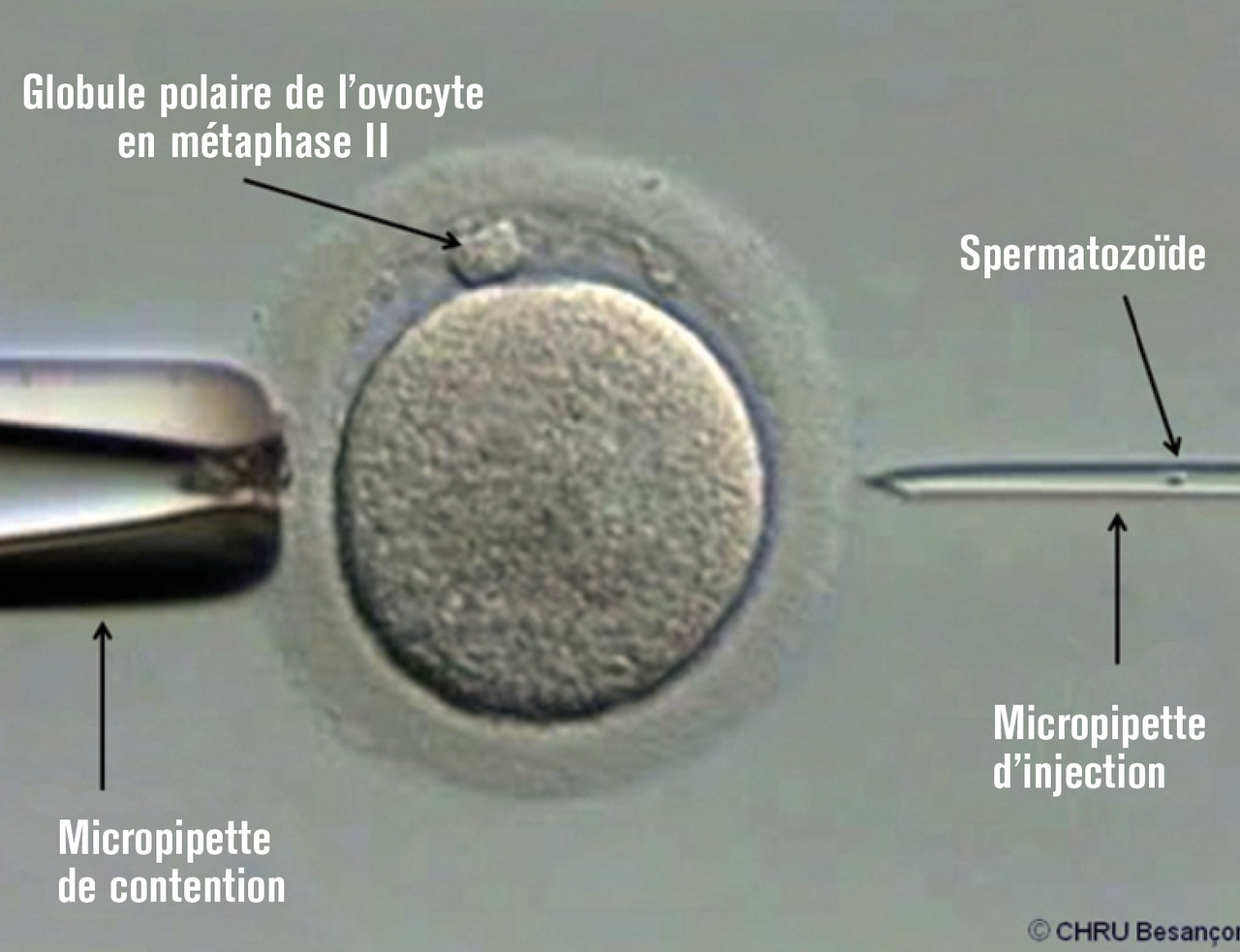
Fécondation in vitro avec micromanipulation
Définition
Préalables spécifiques
Indications
- les insuffisances spermatiques (oligo-asthéno-tératozoospermies) majeures qui ne permettent pas d’envisager des chances de fécondation par la technique classique ;
- les azoospermies (absence de spermatozoïdes dans l’éjaculat) dans lesquelles des spermatozoïdes peuvent être obtenus par une exploration chirurgicale.
- azoospermies sécrétoires avec une spermatogenèse complète présente au niveau de tubes séminifères (les spermatozoïdes sont prélevés par une biopsie testiculaire [TESE, pour testicular sperm extraction]) ;
- azoospermies excrétoires (obstacle au niveau des voies spermatiques) ; les spermatozoïdes sont prélevés par ponction au niveau de l’épididyme (MESA, pour microscopic epididymal sperm aspiration) ou au niveau testiculaire (TESE).
- les échecs de fécondation in vitro (ce sont des absences totales de FIV ou des paucifécondations n’ayant pas permis l’obtention d’une grossesse). Ces échecs sont en général dus à une insuffisance du pouvoir fécondant des spermatozoïdes ; il s’agit exceptionnellement de causes ovocytaires (par exemple, zones pellucides épaisses, immaturité ovocytaire) ;
- les causes immunologiques : présence d’auto-anticorps antispermatozoïdes avec test de migration des spermatozoïdes et/ou test de survie défavorables. La fécondation in vitro avec micromanipulation permet de court-circuiter le processus d’altération fonctionnelle (défaut de mobilité, anticorps immobilisants) ou physique (altérations membranaires, anticorps cytotoxiques) des spermatozoïdes secondaire à la présence des auto-anticorps ;
- le diagnostic préimplantatoire (analyse cytogénétique par hybridation in situ fluorescente ou génétique par technique PCR, d’un blastomère [une ou plusieurs cellules prélevées à partir de J3], ou du trophectoderme d’un embryon au stade blastocyste). La fécondation in vitro avec micromanipulation est réalisée afin d’augmenter les taux de fécondation et d’éviter la contamination par des spermatozoïdes du prélèvement destiné à l’analyse.
Stimulation ovarienne et ponction folliculaire
Étapes biologiques de la technique
Résultats
Complications des techniques d’assistance médicale à la procréation
Complications des stimulations ovariennes
- augmentation du risque de grossesses multiples en cas d’insémination artificielle réalisée après une stimulation ovarienne non contrôlée. À noter que les complications de la grossesse sont plus fréquentes après fécondation in vitro. Pour une insémination, afin de prévenir le risque de grossesse multiple, il est nécessaire de monitorer la stimulation ovarienne par échographie et d’annuler la tentative si plus de trois follicules ont une taille supérieure à 18 mm ;
- syndrome d’hyperstimulation ovarienne (HSO), déséquilibre hydroélectrolytique majeur, pouvant se compliquer d’accidents thrombotiques. Il peut mettre en jeu le pronostic vital par défaillance multiviscérale. Peuvent s’associer une ascite, une insuffisance rénale aiguë, une détresse respiratoire, un accident thromboembolique ;
- accidents thromboemboliques (plus fréquemment veineux et localisés au territoire cave supérieur). L’hyperestrogénie secondaire aux traitements de stimulation pouvant être responsable de troubles de l’hémostase, il est important de dépister les patientes à risque avant de prescrire une stimulation ;
- torsion d’annexe sur des ovaires augmentés de volume. Le traitement est chirurgical, il ne peut pas toujours être conservateur.
Complications des techniques de FIV
- accident d’anesthésie générale ou locale ;
- accident dû à la ponction folliculaire (traumatique, hémorragique, septique…) ;
- risques inhérents aux grossesses multiples, favorisés par le transfert de deux embryons ou plus (menace d’accouchement prématuré, avortement spontané précoce ou tardif) ;
- risque augmenté de grossesse extra-utérine par passage tubaire de l’embryon après le transfert, phénomène favorisé par des pathologies utérines et tubaires ;
- augmentation des fausses couches précoces, repérées par les dosages systématiques de ß-hCG ;
- légère augmentation du risque de malformations, d’anomalies chromosomiques ou de pathologies génétiques. Elle est, d’une part, le fait du succès des tentatives de fécondation in vitro avec micromanipulation visant à traiter des stérilités masculines d’étiologie génétique connue ou encore non identifiée et, d’autre part, le fait de phénomènes épigénétiques secondaires aux conditions environnementales particulières des tentatives d’assistance de type fécondation in vitro ;
- altération de l’état psychologique (mauvais vécu de l’échec de l’assistance médicale à la procréation, après un parcours de prise en charge de l’infertilité [pouvant aussi être la cause de dysfonctions sexuelles et/ou de difficultés dans le couple]).
Congélation des gamètes en parcours d’AMP
Préservation de la fertilité féminine et masculine, de l’enfant à l’adulte
Techniques de préservation de la fertilité chez la femme
Techniques de préservation de la fertilité chez l’homme
Don de gamètes et accueil d’embryons
Réglementation française et loi de bioéthique du 2 août 2021
Points forts
Assistance médicale à la procréation : principaux aspects biologiques, médicaux et éthiques
POINTS FORTS À RETENIR
Pour en savoir plus

 Encadrés
Encadrés